Diabetes mellitus é uma disfunção metabólica caracterizada por um aumento anormal do açúcar ou glicose no sangue. A glicose é a principal fonte de energia do organismo porém quando em excesso, pode trazer várias complicações à saúde.
Quando não tratada adequadamente, a longo prazo, pode ocasionar doenças, tais como infarto do coração, derrame cerebral, insuficiência renal, problemas visuais, neuropatias periféricas e lesões de difícil cicatrização em virtude do enrigecimento dos vasos sanguíneos periféricos, dentre outras complicações.
Embora ainda não haja uma cura definitiva para a/o diabetes (a palavra tanto pode ser feminina como masculina), há vários tratamentos disponíveis que, quando seguidos de forma regular, proporcionam saúde e qualidade de vida para o paciente portador.
O termo diabetes, geralmente se refere à diabetes mellitus, mas existem muitas outras condições, mais raras, também denominadas como "diabetes". A mais comum delas é a diabetes insípida (insípida significa "sem gosto" em Latim) na qual a urina não é glicosada. Esta diabetes pode ser causada por danos aos rins ou à glândula pituitária.
Atualmente, a Organização Mundial da Saúde estima que cerca de 240 milhões de pessoas sejam diabéticas em todo o mundo, o que significa que 6% da população tem diabetes.
Segundo uma projeção internacional, a população de diabéticos em nível mundial vai aumentar até 2025 em mais de 50%, para 380 milhões de pessoas a sofrerem desta disfunção crônica.
A diabetes está na lista das 5 doenças de maior índice de morte no mundo, e está chegando cada vez mais perto do topo da lista. Por pelo menos 20 anos, o número de diabéticos na América do Norte está aumentando consideravelmente. Em 2005 eram em torno de 20.8 milhões de pessoas com diabetes somente nos Estados Unidos. De acordo com a American Diabetes Association existem cerca de 6.2 milhões de pessoas não diagnosticadas e cerca de 41 milhões de pessoas que poderiam ser consideradas pré-diabéticas. Os Centros de Controles de Doenças classificaram o aumento da doença como epidêmico, e a NDIC (National Diabetes Information Clearinghouse) fez uma estimativa de US$132 bilhões de dólares, somente para os Estados Unidos este ano.
Qual é a causa da diabetes?
Existem dois mecanismos fundamentais:
- Falta ou diminuição da produção de insulina pelo pâncreas: Nestes casos, o pâncreas deixa de produzir definitivamente a insulina ou a produz em quantidades muito baixas. Com a falta de insulina para carregar a glicose, esta não entra nas células, permanecendo na circulação sanguínea em grandes quantidades. Para esta situação, os médicos denominaram este tipo de Diabetes de "Diabetes Mellitus tipo 1" (DM tipo 1). A diabetes mellitus do tipo I é caracterizada por uma reação do organismo contra ele próprio, através da produção de anticorpos anti-insulina (doença auto-imune). É muito recorrente em pessoas jovens, e apresenta sintomatologia definida, onde o sintoma mais comum é a perda de peso.
- Mau funcionamento ou diminuição dos receptores das células beta pancreáticas: Estas são responsáveis pela produção de insulina, cuja atuação nas células se dá pelo transporte de glicose para dentro desta . Nestes casos, a produção de insulina pode estar ou não normal. Mas como os receptores (portas) não estão funcionando adequadamente ou estão presentes em pequenas quantidades, a insulina não consegue se ligar a estes receptores para promover a entrada de glicose necessária para dentro das células, aumentando também as concentrações da glicose na corrente sanguínea. A esse fenômeno, os cientistas chamaram de "resistência à insulina". Para esse segundo tipo de Diabetes, os médicos denominaram "Diabetes Mellitus tipo 2" (DM tipo 2).
Fisiopatologia da Diabetes:
O pâncreas é o órgão responsável pela produção do hormônio denominado insulina. Este hormônio é responsável pela regulação da glicemia (glicemia: nível de glicose no sangue). Para que as células das diversas partes do corpo humano possam realizar o processo de respiração aeróbica (utilizar glicose como fonte de energia), é necessário que a glicose esteja presente na célula. Portanto, as células possuem receptores de insulina (tirosina quinase) que, quando acionados "abrem" a membrana celular para a entrada da glicose presente na circulação sanguínea. Uma falha na produção de insulina resulta em altos níveis de glicose no sangue, já que esta última não é devidamente dirigida ao interior das células.
Visando manter a glicemia constante, o pâncreas também produz outro hormônio antagónico à insulina, denominado glucagon. Ou seja, quando a glicemia cai, mais glucagon é secretado visando restabelecer o nível de glicose na circulação.O glucagon é o hormônio predominante em situações de jejum ou de estresse, enquanto a insulina tem seus níveis aumentados em situações de alimentação recente.
Como a insulina é o principal hormônio que regula a quantidade de glicose absorvida pela maioria das células a partir do sangue (principalmente células musculares e de gordura, mas não células do sistema nervoso central), a sua deficiência ou a insensibilidade de seus receptores desempenham um papel importante em todas as formas da diabetes mellitus.
Grande parte do carboidrato dos alimentos é convertido em poucas horas no monossacarídeo glicose, o principal carboidrato encontrado no sangue. Alguns carboidratos não são convertidos. Alguns exemplos incluem a frutose que é utilizada como um combustível celular, mas não é convertida em glicose e não participa no mecanismo regulatório metabólico da insulina / glicose; adicionalmente, o carboidrato celulose não é convertido em glicose, já que os humanos e muitos animais não têm vias digestivas capazes de digerir a celulose.
A insulina é liberada no sangue pelas células beta (células-β) do pâncreas em resposta aos níveis crescentes de glicose no sangue (por exemplo, após uma refeição). A insulina habilita a maioria das células do corpo a absorverem a glicose do sangue e a utilizarem como combustível, para a conversão em outras moléculas necessárias, ou para armazenamento. A insulina é também o sinal de controle principal para a conversão da glicose (o açúcar básico usado como combustível) em glicogênio para armazenamento interno nas células do fígado e musculares. Níveis reduzidos de glicose resultam em níveis reduzidos de secreção de insulina a partir das células beta e na conversão reversa de glicogênio a glicose quando os níveis de glicose caem.
Níveis aumentados de insulina aumentam muitos processos anabólicos (de crescimento) como o crescimento e duplicação celular, síntese proteica e armazenamento de gordura.
Se a quantidade de insulina disponível é insuficiente, se as células respondem mal aos efeitos da insulina (insensibilidade ou resistência à insulina), ou se a própria insulina está defeituosa, a glicose não será administrada corretamente pelas células do corpo ou armazenada corretamente no fígado e músculos. O efeito dominó são níveis altos persistentes de glicose no sangue, síntese proteica pobre e outros distúrbios metabólicos, como a acidose.
Diagnóstico:
O diagnóstico do Diabetes deve ser feito por um médico especializado (endocrinologista), o qual irá adaptar o tratamento ao tipo de diabetes e ao estilo de vida do paciente.
Em geral, os sinais e sintomas do Diabetes são os seguintes:
- Perda de peso
- Cansaço / desânimo
- Sede exagerada
- Fome excessiva
- Visão embassada
- Urinar muitas vezes e em grande quantidade
- Infecções repetidas
- Formigamento e dores nas pernas
- Nível plasmático de glicose em jejum maior ou igual a 126 mg/dL (7,0 mmol/l) em duas ocasiões.
- Nível plasmático de glicose maior ou igual a 200 mg/dL ou 11,1 mmol/l duas horas após uma dose de 75g de glicose oral como em um teste de tolerância à glicose em duas ocasiões.
- Nível plasmático de glicose aleatória em ou acima de 200 mg/dL ou 11,1 mmol/l associados a sinais e sintomas típicos de diabetes.
Diabetes Mellitus do Tipo 1:
No caso da Diabetes mellitus tipo 1, esta aparece quando o Sistema imunitário do doente ataca as células beta do pâncreas. A causa desta confusão ainda não foi definida, apesar de parecer estar associada a casos de constipações e outras doenças. O tipo de alimentação, o estilo de vida, etc. não têm qualquer influência no aparecimento deste tipo de diabetes.
Normalmente se inicia na infância ou adolescência, e se caracteriza por um déficit de insulina, devido à destruição das células beta do pâncreas por processos auto-imunes ou idiopáticos. Só cerca de 1 em 20 pessoas diabéticas tem diabetes tipo 1, a qual se apresenta mais frequentemente entre jovens e crianças. Este tipo de diabetes se conhecia como diabetes mellitus insulino-dependente ou diabetes infantil. Nela, o corpo produz pouca ou nenhuma insulina. As pessoas que padecem dela devem receber injeções diárias de insulina. A quantidade de injeções diárias é variável em função do tratamento escolhido pelo endocrinologista e também em função da quantidade de insulina produzida pelo pâncreas. A insulina sintética pode ser de ação lenta ou rápida: a de ação lenta é ministrada ao acordar e ao dormir (alguns tipos de insulina de ação lenta, porém, são ministradas apenas uma vez por dia) ; a de ação rápida é indicada logo antes de grandes refeições. Para controlar este tipo de diabetes é necessário o equilíbrio de três fatores: a insulina, a alimentação e o exercício.
Sobre a alimentação é preciso ter vários fatores em conta. Apesar de ser necessário algum rigor na alimentação, há de lembrar que este tipo de diabetes atinge essencialmente jovens, e esses jovens estão muitas vezes em crescimento e têm vidas ativas. Assim, o plano alimentar deve ser concebido com isso em vista, uma vez que muitas vezes se faz uma dieta demasiado limitada para a idade e atividade do doente. Para o dia a dia, é desaconselhável a ingestão de carboidratos de ação rápida (sumos, bolos, cremes) e incentivado os de ação lenta (pão, bolachas, arroz, massa…) de modo a evitar picos de glicemia.
Muitas vezes se ouve que o diabético não pode praticar exercício. Esta afirmação é completemente falsa, já que o exercício contribui para um melhor controle da diabetes, queimando excesso de açúcar, gorduras e melhorando a qualidade de vida. O que ocorre é que torna-se necessário dobrar um pouco as regras: para praticar exercícios que requerem muita energia é preciso consumir muita energia, ou seja, consumir carboidratos lentos e rápidos.A afirmação de exercício em pacientes com diabetes,poder causar danos. É verdade pois o paciente horas após o exercício pode ser levado a um quadro de acidose.Segundo estudos o exercício em paciente com diabetes tipo 1 é recomendado apenas em jovens,pois estes respondem melhor aos exercícios, não tendo sido observado nenhuma melhora efetiva dos niveis de glicose no organismo de adultos e idosos.
Diabetes Mellitus do tipo 2:
Já não se deve usar o termo Diabetes Não Insulino-dependente, mas sim Diabetes Tardio, tem mecanismo fisiopatológico complexo e não completamente elucidado. Parece haver uma diminuição na resposta dos receptores de glicose presentes no tecido periférico à insulina, levando ao fenômeno de resistência à insulina. As células beta do pâncreas aumentam a produção de insulina e, ao longo dos anos, a resistência à insulina acaba por levar as células beta à exaustão.
Desenvolve-se frequentemente em etapas adultas da vida e é muito frequente a associação com a obesidade e idosos; anteriormente denominada diabetes do adulto, diabetes relacionada com a obesidade, diabetes não insulino-dependente. Vários fármacos e outras causas podem, contudo, causar este tipo de diabetes. É muito frequente a diabetes tipo 2 associada ao uso prolongado de corticoides, frequentemente associada à hemocromatose não tratada.
Diabetes Gestacional:
A diabetes gestacional também envolve uma combinação de secreção e responsividade de insulina inadequados, assemelhando-se à diabetes tipo 2 em diversos aspectos. Ela se desenvolve durante a gravidez e pode melhorar ou desaparecer após o nascimento do bebê. Embora possa ser temporária, a diabetes gestacional pode trazer danos à saúde do feto e/ou da mãe, e cerca de 20% a 50% das mulheres com diabetes gestacional desenvolvem diabetes tipo 2 mais tardiamente na vida.
A diabetes mellitus gestacional (DMG) ocorre em cerca de 2% a 5% de todas as gravidezes. Ela é temporária e completamente tratável mas, se não tratada, pode causar problemas com a gravidez, incluindo macrossomia fetal (peso elevado do bebê ao nascer), malformações fetais e doença cardíaca congênita. Ela requer supervisão médica cuidadosa durante a gravidez. Os riscos fetais/neonatais associados à DMG incluem anomalias congênitas como malformações cardíacas, do sistema nervoso central e de músculos esqueléticos. A insulina fetal aumentada pode inibir a produção de surfactante fetal e pode causar problemas respiratórios. A hiperbilirrubinemia pode causar a destruição de hemácias. Em muitos casos, a morte perinatal pode ocorrer, mais comumente como um resultado da má profusão placentária devido a um prejuízo vascular.
Complicações do Diabetes:
As complicações da diabetes são muito menos comuns e severas nas pessoas que possuem os níveis glicêmicos (de açúcar no sangue) bem controlados, mantendo-os entre 70 e 100 mg/dl em jejum.
As complicações causadas pela diabetes se dão basicamente pelo excesso de glicose no sangue, sendo assim, existe a possibilidade de glicosilar as proteínas além de retenção de água na corrente sanguínea, e retirada da mesma do espaço intercelular.
Complicações Agudas:
Complicações Crônicas:
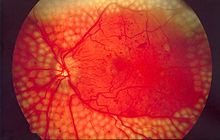
Imagem de fundo de olho mostrando cicatrizes causadas por laser para tratamento da retinopatia diabética
- Aterosclerose
- Hipertensão ( por aumento de H2O no sangue, além da glicolisação irregular do colágeno e proteínas das paredes endoteliais o que pode causar tromboses e coágulos por todo o sistema circulatório);
- Tromboses e coágulos na corrente sanguínea;
- Problemas dermatológicos (por desnaturação de proteínas endoteliais)
- Pé diabético
- Problemas neurológicos principalmente no pé, como perda de sensibilidade e propriocepção;
- Dificuldade em coagular o sangue
- Problemas metabólicos generalizados.
- Fator de risco à periodontite.
A diabetes mellitus é uma doença crônica, sem cura por tratamentos convencionais, e sua ênfase médica deve ser necessariamente em evitar/administrar problemas possivelmente relacionados à diabetes, a longo ou curto prazo.
O tratamento é baseado em cinco conceitos:
- Conscientização e educação do paciente, sem a qual não existe aderência.
- Alimentação e dieta adequada para cada tipo de diabetes e para o perfil do paciente.
- Vida ativa, mais do que simplesmente exercícios.
- Medicamentos:
- Hipoglicemiantes orais
- Insulina
- Monitoração dos níveis de glicose e hemoglobina glicada.
Isso pode ser alcançado com uma combinação de dietas, exercícios e perda de peso (tipo 2), várias drogas diabéticas orais (tipo 2 somente) e o uso de insulina (tipo 1 e tipo 2 que não esteja respondendo à medicação oral). Além disso, devido aos altos riscos associados de doença cardiovascular, devem ser feitas modificações no estilo de vida de modo a controlar a pressão arterial e o colesterol, se exercitando mais, fumando menos e consumindo alimentos apropriados para diabéticos, e se necessário, tomando medicamentos para reduzir a pressão.
- Cura do Diabetes Mellitus Tipo 2 por Cirurgia
Prevenção das Complicações do Diabetes
De fato, quanto melhor o controle, menor será o risco de complicações. Desta maneira, a educação do paciente, entendimento e participação é vital. Os profissionais da saúde que tratam diabetes também tentam conscientizar o paciente a se livrar certos hábitos que sejam prejudiciais à diabetes. Estes incluem ronco, apneia do sono, tabagismo, colesterol elevado (controle ou redução da dieta, exercícios e medicações), obesidade (mesmo uma perda modesta de peso pode ser benéfica), pressão sanguínea alta (exercício e medicações, se necessário) e sedentarismo.
Um artigo da Associação Americana de Diabetes[qual?] recomenda manter um peso saudável, e ter no mínimo 2½ horas de exercício por semana (uma simples caminhada basta), não ingerir muita gordura, e comer uma boa quantidade de fibras e grãos. Embora eles não recomendem o consumo de álcool, eles citam que o consumo moderado de álcool pode reduzir o risco.

Nenhum comentário:
Postar um comentário